- Libri preferiti
Accedi all'area personale per aggiungere e visualizzare i tuoi libri preferiti
Accedi all'area personale per aggiungere e visualizzare i tuoi libri preferiti

La sifilide, conosciuta anche come lue o morbo gallico, è una malattia infettiva a prevalente trasmissione sessuale.È causata da un batterio, il Treponema pallidum, dell'ordine delle spirochete, che si presenta al microscopio come un piccolo filamento a forma di spirale, identificato nel 1905 da Fritz Schaudinn ed Erich Hoffmann. Oltre che per via sessuale, il contagio può estendersi al feto, nella donna gravida con infezione recente, attraverso la placenta (trasmissione transplacentare). In tal caso, il feto presenta un quadro di sifilide congenita con malformazioni che possono interessare la cute e le mucose, l'apparato scheletrico, l'occhio, il fegato, il rene e il sistema nervoso centrale.Pertanto, questa malattia può essere contratta nella forma congenita in due modi: prima ancora della nascita, attraverso il sangue materno infetto; oppure alla nascita, durante la discesa nel canale del parto. Comunque, nella maggior parte dei casi, il contagio (possibile fin dalle primissime fasi della malattia) avviene attraverso i rapporti sessuali. I casi di acquisizione della malattia con le trasfusioni sono ormai rarissimi nel mondo, grazie ai controlli accurati che vengono effettuati prima che il sangue sia trasfuso. Ad August von Wassermann va il merito di aver scoperto il primo metodo biologico per compiere una diagnosi precisa sulla malattia.

La neuromiotonia, nella forma acquisita detta anche sindrome di Isaacs è una rara patologia neuromuscolare della giunzione mioneurale, considerata talvolta anche una neuropatia periferica, immunomediata o congenita, con diversa eziologia primaria. I segni e sintomi principali sono attività continua e spontanea dei muscoli (miochimia diffusa), fatica muscolare senza perdita di forza evidente, intolleranza allo sforzo fisico (astenia), ipereccitabilità neuromuscolare (crampi, spasmi, fascicolazioni), rigidità e pseudo-miotonia (rilascio ritardato del muscolo dopo contrazione volontaria); nel caso di questa sindrome il fenomeno non è miopatico come nella vera miotonia, da cui prefisso "pseudo". Colpisce il sistema nervoso periferico, in particolare la giunzione neuromuscolare e i neuroni motori dei nervi periferici (senza danno ai motoneuroni nel sistema nervoso centrale). Con la definizione ipereccitabilità neuromuscolare o dei nervi periferici si indicano anche altre sindromi affini o diverse come la sindrome dell'uomo rigido, la sindrome da crampi e fascicolazioni (talvolta considerata la forma lieve della Isaacs) e la spasmofilia. La forma grave con encefalite è ancora più rara e prende il nome di corea fibrillare di Morvan e colpisce anche il SNC. La neuromiotonia non è una malattia solitamente grave ma può essere invalidante.
La miotonia congenita di Thomsen è una delle due principali forme di miotonia congenita. Si tratta di una malattia genetica a trasmissione autosomica dominante caratterizzata da un'anomalia del rilasciamento muscolare dopo contrazione. La modalità di trasmissione genetica e alcune caratteristiche minori la distinguono dalla Miotonia congenita di Becker, a trasmissione autosomica recessiva.
La miotonia congenita di Becker è una malattia congenita rara, una canalopatia che interessa da 1 a 10/100.000 persone, caratterizzata da alterazioni del rilasciamento muscolare. La malattia è di origine genetica e si trasmette con modalità autosomica recessiva; quest'ultimo aspetto la differenza da un'altra forma di miotonia genetica, detta miotonia congenita di Thomsen, che si presenta in modo apparentemente identico ma si trasmette con modalità autosomica dominante.

La malattia di Alzheimer-Perusini, detta anche morbo di Alzheimer, demenza presenile di tipo Alzheimer, demenza degenerativa primaria di tipo Alzheimer o semplicemente Alzheimer, è la forma più comune di demenza degenerativa progressivamente invalidante con esordio prevalentemente in età presenile (oltre i 65 anni). Nel DSM-5 viene nominata come disturbo neurocognitivo maggiore o lieve dovuto a malattia di Alzheimer (331.0). Si stima che circa il 50-70% dei casi di demenza sia dovuta a tale condizione, mentre il 10-20% a demenza vascolare. Il sintomo precoce più frequente è la difficoltà nel ricordare eventi recenti. Con l'avanzare dell'età possiamo avere sintomi come: afasia, disorientamento, cambiamenti repentini di umore, depressione, incapacità di prendersi cura di sé, problemi nel comportamento. Ciò porta il soggetto inevitabilmente a isolarsi nei confronti della società e della famiglia. A poco a poco, le capacità mentali basilari vengono perse. Anche se la velocità di progressione può variare, l'aspettativa media di vita dopo la diagnosi è dai tre ai nove anni.La patologia è stata descritta per la prima volta nel 1906, dallo psichiatra e neuropatologo tedesco Alois Alzheimer. Nel 2006 vi erano 26,6 milioni di malati in tutto il mondo e si stima che ne sarà affetta 1 persona su 85 a livello mondiale entro il 2050.La causa e la progressione della malattia di Alzheimer (Alzheimer's Disease, AD) non sono ancora ben compresi. La ricerca indica che la malattia è strettamente associata a placche amiloidi e ammassi neurofibrillari riscontrati nel cervello, ma non è nota la causa prima di tale degenerazione. Attualmente i trattamenti terapeutici utilizzati offrono piccoli benefici sintomatici e possono parzialmente rallentare il decorso della patologia; anche se sono stati condotti oltre 500 studi clinici per l'identificazione di un possibile trattamento per l'Alzheimer, non sono ancora stati identificati trattamenti che ne arrestino o invertano il decorso. Circa il 70% del rischio si ritiene sia genetico con molti geni solitamente coinvolti. Altri fattori di rischio includono: traumi, depressione o ipertensione. Il processo della malattia è associata a placche amiloidi che si formano nel SNC.Una diagnosi probabile è basata sulla progressione della malattia, test cognitivi con imaging medico e gli esami del sangue per escludere altre possibili cause. I sintomi iniziali sono spesso scambiati per normale invecchiamento. È necessaria la biopsia del tessuto cerebrale per una diagnosi definitiva. L'esercizio mentale e fisico possono diminuire il rischio di AD. Non esistono farmaci o integratori che scientificamente possano diminuire il rischio di AD.A livello preventivo, sono state proposte diverse modificazioni degli stili di vita personali come potenziali fattori protettivi nei confronti della patologia, ma non vi sono adeguate prove di una correlazione certa tra queste raccomandazioni e la riduzione effettiva della degenerazione. Stimolazione mentale, esercizio fisico e una dieta equilibrata sono state proposte sia come modalità di possibile prevenzione, sia come modalità complementari di gestione della malattia.. La sua ampia e crescente diffusione nella popolazione, la limitata e, comunque, non risolutiva efficacia delle terapie disponibili e le enormi risorse necessarie per la sua gestione (sociali, emotive, organizzative ed economiche), che ricadono in gran parte sui familiari dei malati, la rendono una delle patologie a più grave impatto sociale del mondo.Anche se il decorso clinico della malattia di Alzheimer è in parte specifico per ogni individuo, la patologia causa diversi sintomi comuni alla maggior parte dei pazienti. I primi sintomi osservabili sono spesso erroneamente considerati problematiche "legate all'età", o manifestazioni di stress. Nelle prime fasi, il sintomo più comune è l'incapacità di acquisire nuovi ricordi e la difficoltà nel ricordare eventi osservati recentemente. Quando si ipotizza la presenza di una possibile malattia di Alzheimer, la diagnosi viene di solito confermata tramite specifiche valutazioni comportamentali e test cognitivi, spesso seguiti dall'imaging a risonanza magneticaCon l'avanzare della malattia, il quadro clinico può prevedere confusione, irritabilità e aggressività, sbalzi di umore, difficoltà nel linguaggio, perdita della memoria a breve e lungo termine e progressive disfunzioni sensoriali.Poiché per la malattia di Alzheimer non sono attualmente disponibili terapie risolutive e il suo decorso è progressivo, la gestione dei bisogni dei pazienti diviene essenziale. Spesso è il coniuge o un parente stretto (caregiver) a prendersi in carico il malato, compito che comporta notevoli difficoltà e oneri. Chi si occupa del paziente può sperimentare pesanti carichi personali che coinvolgono aspetti sociali, psicologici, fisici ed economici.
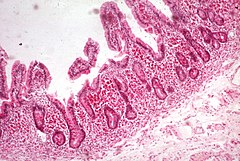
Le sindromi da malassorbimento sono un gruppo di patologie caratterizzate da un insufficiente assorbimento di lipidi, vitamine, proteine, carboidrati, elettroliti, sali minerali e acqua da parte dell'organismo. Il sintomo più comune è la diarrea cronica ricca di grassi nelle feci (steatorrea). Il malassorbimento è causato da alterazioni di almeno una delle seguenti funzioni digestive: Digestione endoluminale, in cui grassi, carboidrati e proteine vengono trasformati in molecole assimilabili. Il processo inizia nella bocca con la saliva, continua con la digestione peptica nello stomaco e nell'intestino tenue grazie all'attività emulsiva dei sali biliari. Digestione terminale, che avviene nell'orletto a spazzola della mucosa dell'intestino tenue per idrolisi di carboidrati e peptidi ad opera, rispettivamente, delle disaccarasi e delle proteasi. Trasporto transepiteliale in cui i nutrienti vengono trasportati attraverso l'epitelio dell'intestino tenue e successivamente rilasciati nei vasi del circolo intestinale. Gli acidi grassi vengono immessi nei vasi linfatici intestinali, dopo essere stati convertiti in trigliceridi e associati con il colesterolo a formare i chilomicroni.
L'ipotonia muscolare è una riduzione del tono muscolare. Si tratta di una manifestazione clinica presente in differenti malattie come condizione secondaria derivata, in particolar modo quelle del sistema nervoso e del sistema muscolare. Un tipo particolare è la floppy infant syndrome (ipotonia nel lattante).

La fibromialgia, detta anche sindrome fibromialgica (abbreviazione FM) o sindrome di Atlante, è una sindrome attualmente considerata reumatica idiopatica e multifattoriale che causa un aumento della tensione muscolare, specie durante l'utilizzo degli stessi muscoli, ed è caratterizzata da dolore muscolare e ai tessuti fibrosi (tendini e legamenti) di tipo cronico – diffuso, fluttuante e migrante – associato a rigidità, astenia (calo di forza con affaticabilità), disturbi cognitivi, insonnia o disturbi del sonno, alterazioni della sensibilità agli stimoli. In chi ne è affetto può riscontrarsi un calo dei livelli di serotonina, con possibili disturbi d'ansia e depressivi in parte dei pazienti.La sua diagnosi e le sue caratteristiche cliniche sono state a lungo controverse e tuttora la sua eziopatogenesi non è nota. Non si tratta di un disturbo psichico, anche se lo stress psicofisico e l'ansia possono incidere su di essa, e tuttora alcuni specialisti la vedono come un insieme variegato di sintomi spesso trattati come psicologici, in quanto parzialmente simili agli effetti fisici del disturbo depressivo.La sindrome è stata variabilmente ricondotta all'attività lavorativa svolta dal soggetto debilitato, ad una familiarità genetica, a reazioni allergiche o ad un coinvolgimento del sistema immunitario, che abbiano causato un tilt dei maggiori recettori neurologici. Un'altra ipotesi è che si tratti di una malattia muscolare e sistemica di tipo metabolico-mitocondriale o canalopatico o neuropatia non identificata. La reale eziologia è sconosciuta, ed è oggi considerata perciò una sindrome reumatica non tipica.Sono assenti evidenti segni di alterazioni ematiche, neurologiche e radiografiche; non ci sono aspetti istopatologici sicuri (danni sui tessuti evidenziabili con esami al microscopio) caratteristici. Gli indici di infiammazione corporea risultano nella norma. La fibromialgia viene diagnosticata per esclusione di altre patologie (diagnosi differenziale) e successiva palpazione dei tender points, sebbene sia il quadro sintomatologico complessivo del paziente a guidare verso la diagnosi. Prevalentemente interessati dal dolore sono: tutti i distretti della colonna vertebrale, le spalle, il cingolo pelvico, braccia, polsi, cosce. Al dolore cronico, che si presenta spesso a intervalli, si associano diversi sintomi, soprattutto disturbi cognitivi, complessivamente identificati con il termine fibro fog, disturbi dell'umore e del sonno, nonché astenia, ovvero affaticamento cronico, ma senza diminuzione fisica della forza muscolare sotto sforzo (ipostenia), se non transitoria o dovuta a dolore. La non-risposta ai comuni antidolorifici, nonché il carattere "migrante" dei dolori, sono peculiari della fibromialgia. Le possibili cure sono oggetto di continui studi: sono raccomandati un sonno corretto, esercizi regolari e una dieta equilibrata, e sono stati sperimentati anche farmaci.